日本の医療では、誤嚥性肺炎の治療には「絶食」が当たり前でしたが、先進的な専門家は「食べる方が治る」という見解で取り組んでいます。
私は、母が誤嚥性肺炎になってから現在に至るまでの経験を通じて、「絶食」に疑問を感じてきました。その経緯などを紹介し、理解を深め、誤嚥性肺炎の治療がより良い方向へ向かって普及していってくれることを願っています。
私の母は現在88歳で施設のお世話になっています。
今年に入ってから、静かな看取りの日々を、まるで砂時計が落ちていくように見守られながらベッドの上で息をしています。
母が最初に誤嚥性肺炎になってから、現在に至るまで、医療に関わって下さった方々に感謝の気持ちでいっぱいです。
しかし、その治療方法に疑問点があり、この記事を書かせていただきます。
現在母は、午前中に1回、400キロカロリーの栄養食を胃瘻(いろう)から入れてもらっています。その栄養が命をつないでいます。
以前は、朝夕の2回でしたが、消化しきれず逆流して返って誤嚥性肺炎の原因になるという医師の判断で1回になりました。
骸骨のように骨と皮になってしまった母を見るのはとても痛々しく辛い看取りとなっています。
施設から、「家に帰る時の服を用意してください。ご本人が好きだった洋服でも着物でも結構です。」と言われました。
母の個室のタンスの上には、母が気に入っていた着物を包んだ家紋入りの風呂敷包みが置かれています。切なくて目を向けることができません。
高齢の親を見送らなければならない私たちが、どうしたら悔いが残らないお別れができるか。そんな深い課題に向き合ってみました。それは、やがて次の世代、つまり自分たちが子どもたちに通らせる道でもあります。
- 母が暮らしている施設
- 母の衰えの経過(誤嚥性肺炎で入院するまでの約10年)
- 誤嚥性肺炎とは
- 主治医からの説明と延命措置について
- 絶食に対する大きな疑問
- 嚥下能力向上のためのリハビリ
- 退院後の生活
- 食医マップ
- 介護予防のための生活機能チェック(25問)
- 飲み込みレベルテスト
- 人生会議
- 治療をしないという選択肢
- 関連図書
- まとめ
母が暮らしている施設
母が入所している特養(特別養護老人ホーム)は、病院やサ高住(サービス付き高齢者向け住宅)が併設されていて、とても大きな充実した施設です。
レストランやコンビニもあり、広い玄関ホールでは、コンピューター内蔵のグランドピアノが曲を弾いてくれ、穏やかで優しい気持ちになれる場所です。
ホールでは、ミニコンサートが開かれたり、医療の専門家が講演をしたりして、入所者の家族や近隣の住民にも開かれています。夏祭りの時など、院長や施設長も率先して縁日の売り子さんになったりします。


施設の理想的なモデルとして、全国から大勢の関係者が視察に来られます。
いつかTVで特集されていました。
<優良施設かどうかのチェックポイント3つ>
「花」が生けられてある。
「絵画」が飾られてある。
職員が慣れ親しんだお年寄りにも、ため口を使わず「敬語」を使う。
その3つで判別できるとのことでした。

そのすべてをクリアしていますし、皆さん笑顔で快く挨拶して下さり、まるでホテルにいるようなさわやかで明るい空気が漂っています。

母の衰えの経過(誤嚥性肺炎で入院するまでの約10年)
- 75歳の頃、雨降る日の夕暮れ時、自分で運転していた車を道路の中央分離帯にぶつけ、救急車で病院に運ばれました。
集中治療室で生死をさまよい、一命を取りとめました。
会社経営者で運転歴45年以上のベテランでしたが、めまいか何が原因なのか判っていません。 - 急性期病院だったのでリハビリ病院に転院して、リハビリに励みました。
多少の麻痺が残りましたが、何とか家に帰ることができました。 - 自動車の運転免許証を返上して不便な生活に入ると、徐々に認知症らしき症状が出てきました。
- 腰が曲がり杖が必要になり、背骨も右側に湾曲してきました。
- やがて自力で歩けなくなり、トイレや移動に介助が必要となりました。
- 介護認定に応じた日数で、デイサービスに通うようになりました。
- 歩くこと、食べること、話すこと、トイレに行くこと、理解すること、思い出すことなどが、どんどん衰えていきました。
- 何年も前からエントリーして順番待ちとなっていた特養に入れてもらえる順番が来ました。私たち兄妹3人は、葛藤の末、お世話になる決断を下しました。
毎日、昼食時に面会に行き、食事介助をしながら母との時間を持ちました。 - 飲み込みが悪くなるに応じて、普通食→刻み食→とろみ食(ミキサー食)→ゼリー食と形状が変わっていきます。
- 2018年8月(86歳時)、誤嚥性肺炎と診断され、同じ建物内の病院へ入院しました。その時から、母のQOL(quality of life)は、著しく損なわれる日々となり現在に至っています。
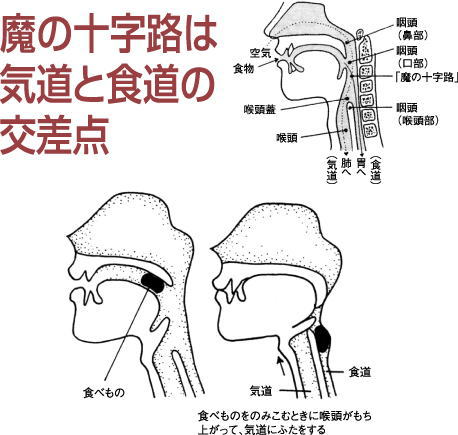
誤嚥性肺炎とは
2011年にガイドラインができるまで、肺炎の中に誤嚥性肺炎という概念がなく、きわめて近年に定義づけされた病名です。
食べ物を飲み込むことを嚥下(えんげ)といいますが、それを誤ってうまく飲み込めず肺炎になることから誤嚥性肺炎と呼ぶようになっています。
肺炎は、近年日本人の死亡原因の上位にあります。
ガン、心疾患、老衰、脳血管疾患と肩を並べる死因ですが、80歳代になると約8割、90歳以上では9.5割以上が誤嚥性肺炎で亡くなったというデータになっています。
後期高齢者の肺炎のほとんどは誤嚥性肺炎だと考えられます。
誤嚥性肺炎の原因
- 誤嚥性肺炎は、食べた物が食道に入らず、気管に入り肺の中で菌が増殖して肺炎になると考えられています。
- あるいは、唾液が気管に入って咳で出すことができず、肺で炎症が広がる場合もあります。
- 単に高齢のため、免疫力が落ちて肺炎になる場合もあります。
これらは、のどの筋肉の衰え、唾液の減少、姿勢の悪さなどが複合的に関係しています。
引用元
http://www.dentalpark.net/etc_hana_34.html
誤嚥性肺炎の症状
母の場合、食事の介助中、咳をするのですが、上手く出し切れていないことが多く、姿勢を変えて何度も促していました。
食欲旺盛で、飲み込みができているように見受けるのですが、食道と気管の区別をする弁が弱っているので、食事が正しく食道に行かない状態になります。
気管に入った異物を咳で上手く出せるといいのですが、その力も弱っていきます。
昼間37.3度前後の微熱が、夜中に39.5度の高熱になり、施設からの連絡でかけつけました。医師と相談し、隣の病院に入院しました。
CTの検査では、肺が真っ白になっていて、血液検査の白血球やCRP*1の数値も異常に高くなっていました。
誤嚥性肺炎の治療(母の場合)
隣の病院に移ると、医師からの説明を受けたり、事務系の書類のやり取り、置いてきた荷物を運んだりとあたふたしました。しかし、治していただけるという希望が持てる前向きな忙しさでした。
抗生剤の点滴と栄養補給の点滴を毎日続けられるのですが、口から一切食べ物も飲み物を入れてないけない完ぺきな絶食下で管理されました。
看護師が、度々溜まった痰を吸引機で吸ってくれますが、母はとても苦しそうに顔をゆがめます。抗生剤の投与期間が過ぎても効き目が見られず、次の抗生剤でまた同じ期間を経過観察します。何度か繰り返されました。
主治医からの説明と延命措置について
入院時、主治医の先生から、年齢的にも、いつなんどき急変して助からなくなる場合があることを再三念押しされました。
そして、事務の係の方から書類を渡され、ご家族の意見を一つにまとめて記入してください。明日、提出してください。と急がされました。
いつなんどきの状況ですから仕方ないことです。

私たち兄妹3人は、医療の専門用語や実際を知らないので、何度も看護師から説明を受け理解し、覚悟を決めなければなりませんでした。
絶食に対する大きな疑問
入院治療中、本当に水分さえも口から取れず、残酷な長い日々が経過しました。
口腔ケア用のスポンジを湿らせて口の中を拭いてあげる程度でした。

やっと効果が見られる抗生剤の投与が終わるまで2か月かかりました。
その間、家族が母の口に一切の食べ物や飲み物を入れないよう厳しく厳しく監督されました。
この時期に大きな疑問が浮かびました。
飲み込む力が弱っているから誤嚥性肺炎になったのに、2か月もの長期間、絶食で飲み込みをさせなかったら増々飲み込む力が衰えるのではないのでしょうか。
例えば分かりやすい数字で、10回飲み込んだ内の1回が誤嚥して気管に入って肺炎になったとします。
あとの9回は普通に飲み込めていたのに、絶食によってその9回の力をもっと衰えさせることになります。
1回の誤嚥からくる炎症を治癒しながら、9回の正常な嚥下力をキープする方法を取るのがベストなのでは・・・と思いました。
私の独断的かもしれない確率論からすると、鼻で笑われるかも知れません。
その比率が8対2でも7対3でも5対5でも構わない、前日まで何とか食事できていたのです。
寝ている間にも、唾液で誤嚥性肺炎になるといわれているなら、なおさら食事をとることに意味を持つべきだと感じました。
食べられなくなると、体力は著しく衰えます。
栄養の点滴といっても、主治医に聞くと、丸一日かかっておにぎり1個分の栄養だそうです。
認知症もなお一層進み、喋れない、痰の吸引が痛く苦しい、イヤ!だとも言えない。QOLが最悪な状況となりました。
増々嚥下能力も体力も低下した状態での退院となりました。
嚥下能力向上のためのリハビリ
アイススプーンでの間接訓練
母の場合、こちらの言うことが理解できなくなっていたので、こうしてああしてと指導できませんでした。
冷たく冷やした空のスプーンを舌の上に乗せ、感覚を呼び戻すトレーニングをします。
何か食べれると期待する母に空スプーンをくわえさせるのも残酷でした。
メンソールなどの刺激で嚥下反射を呼び戻す
ミント、カプサイシン(唐辛子)、黒コショウなどの刺激のある香りを嗅ぐことによって嚥下反射を呼び戻す手助けをしました。
ポジショニング
座る角度、首の位置、うなずき嚥下などを看護師や介護士の方から習い、少しのゼリー食から始めました。
誤嚥になりにくい姿勢が大事で、ベッドの角度を40度に傾け、食後1時間程度は角度を戻さないようにしていました。
効果的な口腔ケア
歯を磨けないので、口の中を清潔に保つための口腔ケアを習いました。
痰が喉の奥に絡まっていることが多く、ケア用のスポンジで
何度もふき取りますが、母は嫌がりました。
しかし、口腔内の細菌の量を減らすことがとても大事な課題です。
退院後の生活
退院して、また隣の元の特養の部屋に戻りました。一定期間内でしたら、お部屋をキープしてくれていますので、ギリギリ帰ることができました。そうでなければ、別の施設を探さなけらばならない事態となっていました。
結局、こんな調子で誤嚥性肺炎を4回繰り返し現在に至っています。
毎回、同じように隣の病院に入院、書類を提出、「絶食」の治療、と繰り返し、また、前より一層弱った身体で施設に戻る。
誤嚥性肺炎の最後の治療となった時、胃瘻を作ってもらうことになりました。
兄妹の間で意見が分かれましたが、まとまらない場合は、キーパーソンが決めて下さい。と言われ、兄が決めました。
胃瘻を作っても、口から嗜好品くらいは食べさせることができます。
ご本人の好物の甘いものなどを食べさせてあげることができます。という説明だったので、決断しました。
しかし、いざ胃瘻の手術が終わると、以前のように厳しく「絶食」を強いられました。
話が違うと思いましたが、命に係わることなので、家族から何も言えない雰囲気でした。
何もかもが初めて直面することばかりで、何が正しいのか、どうすればいいのか、迷いながらの日々でした。
母だったらどう考えたのかしら・・
「痛いの苦しいのは止めて」と言ったと思うけど。
「あなたたちが、私に少しでも生きていて欲しいと望むなら、苦しいことも頑張って戦うわ、それが親として子どもにしてあげれることなら希望します・・」そう言ってくれているかも知れない・・・
おかあちゃん、頑張ってくれてありがとう・・・
今も正解が見えぬまま、毎日母に会いに行っています。
食医マップ
食医とは
「食医」とは、ただ「食べさせる=善、食べさせない=悪」という二元論から口から食べることを推奨するというものではなく、呼吸器科、神経内科、精神科、消化器科、循環器科、耳鼻咽喉科、歯科、リハビリテーション科、栄養学、倫理学などの幅広い知識を駆使した上で、主訴と医療・介護のマンパワーを加味し、『どれだけ安全に食べられるか』を判断できる医療者のことをさします。
引用元
全国「食医」のいる医療機関リスト
- 岩手医科大学付属病院歯科医療センター(岩手・盛岡市)
担当:玉田泰嗣 歯科医師 - JA秋田厚生連由利組合総合病院(秋田・由利本庄市)
担当:谷合久憲 医師 - 足利赤十字病院(栃木・足利市)
担当:中村智之 医師 寺中智 歯科医師 - 公立能登総合病院(石川・七尾市)
担当:長谷剛志 歯科医師 - 医療生協さいたま秩父生協病院(埼玉・秩父市)
担当:スワローチーム - NTT東日本関東病院(東京・品川区)
担当:稲川利光 医師 - 東京医科歯科大学歯学部付属病院(東京・文京区)
担当:戸原玄 歯科医師 - 鈴木内科医院(東京・大田区)
担当:鈴木央 医師 - 三ノ輪口腔ケアセンター(東京・台東区)
- JA神奈川厚生連伊勢原協同病院(神奈川・伊勢原市)
担当:小山珠美 看護師 - 市ヶ尾カリヨン病院(神奈川・横浜市)
担当:松原麻梨子 歯科医師 - 神奈川歯科大学付属病院(神奈川・横須賀市)
担当:飯田貴俊 歯科医師 - 藤田医科大学病院(愛知・豊明市)
担当:松尾浩一郎 歯科医師 - 社会医療法人清風会日本原病院(岡山・津山市)
担当:平山由美 言語聴覚士 - 医療法人桜十字 桜十字病院(熊本・熊本市)
担当:安田広樹 医師 - 熊本リハビリテーション病院(熊本・菊池郡)
担当:吉村芳弘 医師
介護予防のための生活機能チェック(25問)
飲み込みレベルテスト
「ごっくんテスト」で喉年齢をチェック

引用元
まず、水を一口飲んで口の中を湿らせる。
次に30秒間で何回唾液を飲み込めるか数える(空嚥下)。
10回以上 のど年齢 20代
9回 のど年齢 30代
8回 のど年齢 40代
7日 のど年齢 50代
6日 のど年齢 60代
5日 のど年齢 70代
4日以下 のど年齢 80代以上
誤嚥性肺炎のリスクは5回以下で高くなります。
人生会議
『人生会議』は「いのちの終わりについて話し合いをはじめる」ことです。
『終活』という言葉はよく聞きます。自ら死を意識して、エンディングノートを書いたり、お墓の準備や断捨離、遺言書、形見分け、、と自分が亡くなった後のことを考え、最後の迎え方を意識して活動することです。
『終活』は自分で考えることですが、『人生会議』は家族皆で話し合い、意見を交わし合います。
特に終末期医療については、本人が意向を明確に伝えておかないと、家族や医療者、介護関係者の間で意向が伝わらず、望まない医療や介護が行われることが多いのが現実だそうです。
親に聞いておく
親が元気で意思を表現できる段階で、自身の終末期医療や予期せぬ命の危機に面した時、どのように対応してほしいかを確認しておくことが大事だと思います。
それができなかった場合、母だったら、父だったら、何を望んだだろうか?と想像するのですが、一方で親にはいつまでもこの世に存在していてほしいと切望するのが子どもたちの願いでもあります。
兄弟が複数いる場合、意見の食い違いなどがあり、とても難しい決断を強いられる事態に直面します。
自分の場合を伝えておく
人生100年、まだまだ現役で頑張らなければと思っていても、若い世代の人にでも、いつ何が起こり、命の危機に遭遇するかわかりません。
伝えておくべき人に自分の意思を知らせておくことが大切だと思います。
治療をしないという選択肢
治療しても、延命がわずかで、治療することによって、その人のQOLが良い方向に向かわず著しく落ちる場合、「治療をしない」という選択肢があります。
医師の立場からすると、治療をする方が楽な選択だそうです。
新しくできたガイドラインに「治療をしない」を選択できることが加えられたそうです。
医学生の教育にも新たな倫理観が必要とされることでしょう。
終末期医療に関するガイドライン
関連図書
- 肺炎は「口」で止められた!(青春新書プレイブックス)
米山 武義 (著) - 口腔医療革命 食べる力(文春新書)
塩田芳亨(著) - 肺炎がいやなら、のどを鍛えなさい
西山耕一郎(著) - 口から食べる幸せを守るー生きることは食べる喜び
小山珠美
まとめ
誤嚥性肺炎は、今では誰もが知っている病気ですが、2011年に初めて認識された新しい病名です。
そのため、治療方法が進化途上ともいえるのではないでしょうか。
肺炎が重症化して高熱が出たり、意識レベルが悪い状態では、どんな医者も絶食を指示します。でも、良いタイミングで食事にゴーサインを出せる医者がほとんどいないのが現状だそうです。
”炎の料理人”周富徳さんは、母より長い6か月もの間「絶食」で、悔いの残る最後となったようです。好物のイチゴを食べさせてあげたかったそうです。
「最後の晩餐」という言葉があります。人は、食べて生き続け、最後に食べたいものを食べて死にたい、と思う貪欲な生き物なのではないでしょうか。
現在の治療法が少しずつ変化を遂げていってくれることを切に願います。
*1:細菌・ウィルスに感染する、がんなどにより組織の傷害がおきる、免疫反応障害などで炎症が発生したときなどに血液中に増加する急性反応物質の 1 つが CRP です。細菌・ウィルス感染、炎症、がんはないかを調べます。